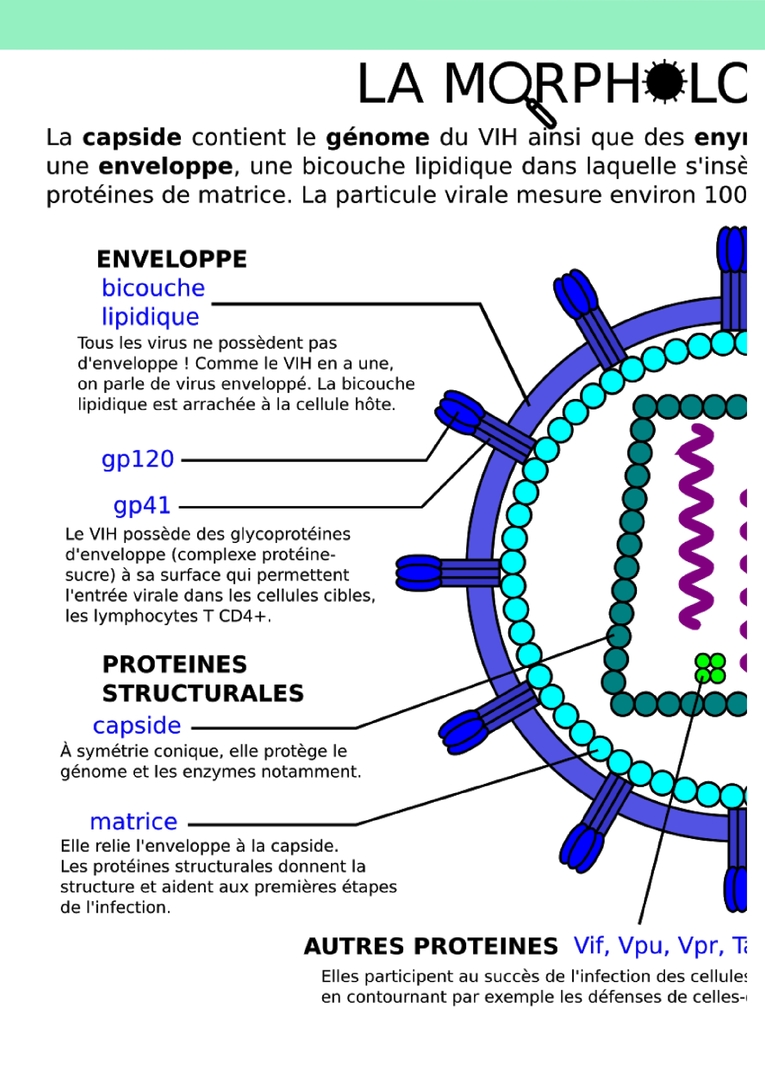
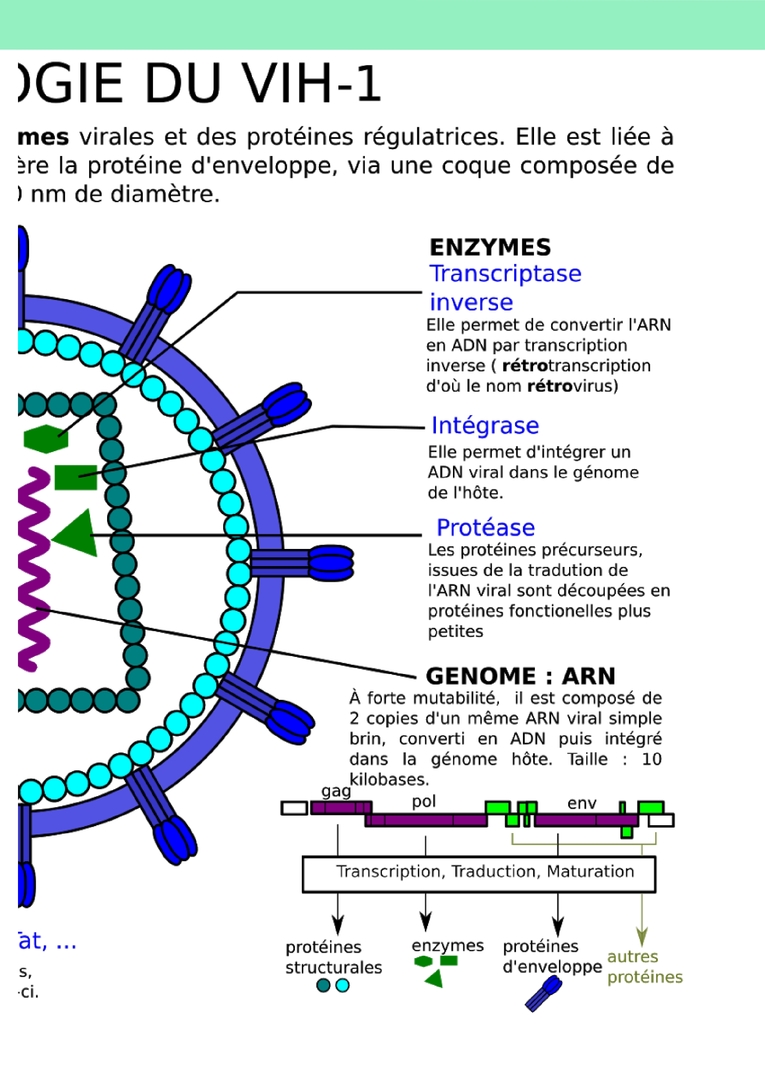
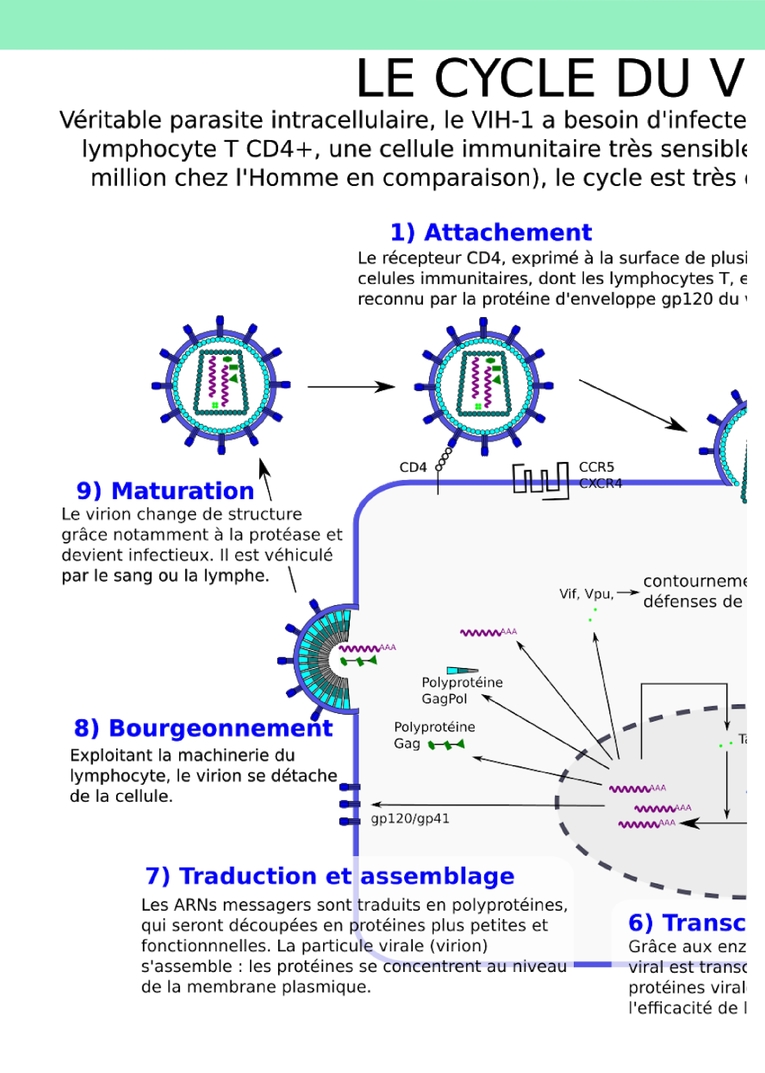
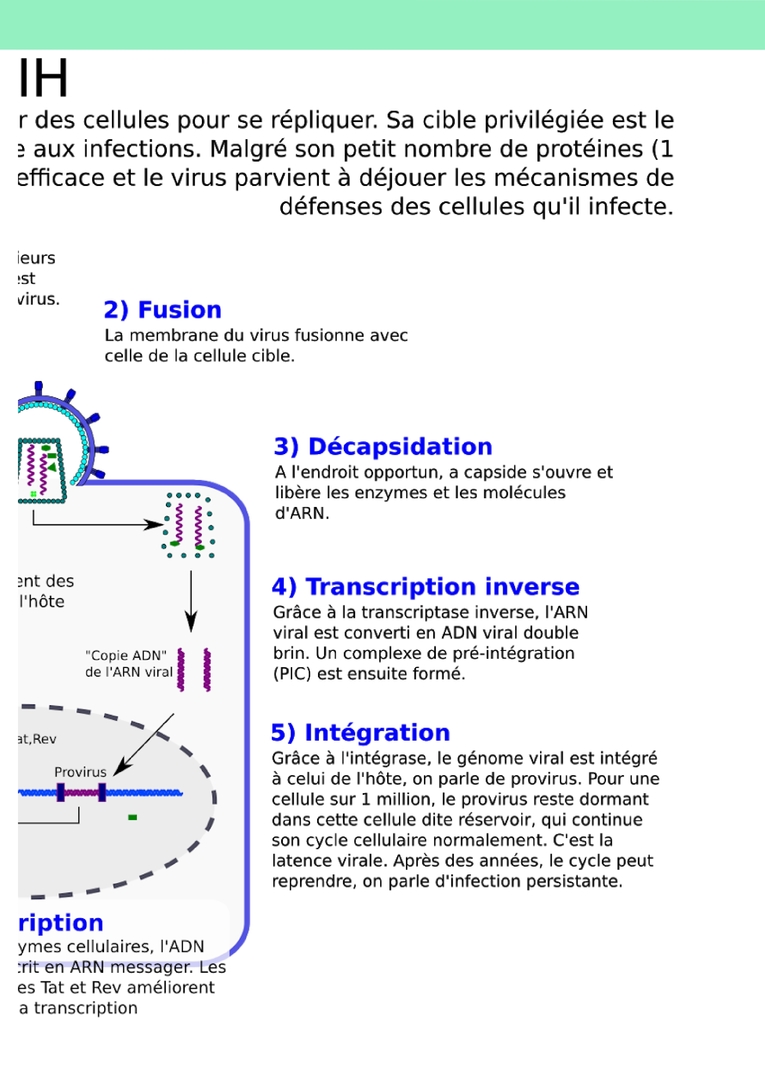
manière claire et complète, et à l’aider à discerner les causes de ses angoisses, afin qu’il puisse prendre une décision sereinement.Par exemple, j’ai été en contact avec un patient d’origine algérienne qui a essayé d’obtenir une carte de résident pour soins en France. Sa demande a été refusée, ce qui l’a beaucoup angoissé et l’a poussé à arrêter son traitement. Il a fini par reprendre son traitement après un long moment. Le principal problème dans ces situations est que le patient décide parfois trop tard de reprendre le traitement, alors qu’il est déjà au stade SIDA.En tant que patient, quels ont été les principaux progrès en termes de traitement que vous avez vécu ? En plus de l’amélioration de l’efficacité des traitements, leur allègement a été très apprécié. On peut désormais se traiter à l’aide d’un seul comprimé par jour, et on nous annonce qu’on aura bientôt des traitements où il suffit d’une injection par mois, voire tous les deux mois. En outre, les molécules utilisées sont beaucoup moins toxiques qu’avant. J’ai aussi beaucoup apprécié que les associations de patients soient admises aux COREVIH, les comités régionaux de lutte contre le VIH : il faut que les patients participent à la prise en charge médicale !Avez-vous fait l’expérience de stigmatisations ? Dans les années 1980, oui, alors que la maladie était encore mal connue et que, à cause de l’absence de traitements, on pouvait reconnaître les patients à leur physique. J’ai d’abord eu du mal à parler de ma séropositivité à ma famille. Cependant, j’ai toujours été très bien accueilli dans la prise en charge médicale. Aujourd’hui, je ne me trouve pas du tout rejeté en tant que séropositif : dans mon travail comme commerçant, mes employés m’ont toujours soutenu après mes interventions dans les médias, car ils comprenaient à quel point c’est important de témoigner. J’ai participé aux Solidays, des événements au cours desquels des patients vont discuter avec les gens : j’ai toujours rencontré des interlocuteurs ouverts et à l’aise avec la séropositivité. Néanmoins, malgré toute l’empathie dont j’étais entouré, les rencontres amoureuses sont difficiles, car beaucoup de gens ignorent que les patients ne sont plus infectieux s’ils suivent leur traitement correctement. De plus, les situations varient beaucoup entre patients, et certains souffrent de rejet, d’intolérance aux traitements ou de comorbidités. La séropositivité a été pour moi l’occasion d’engager un combat, que je suis en train de gagner même s’il n’est pas fini. J’ai continué ma vie, voyagé, travaillé, aimé, malgré les contraintes de la séropositivité. En France, on a une prise en charge très adaptée, couverte à 100 % par la sécurité sociale. On bénéficie aussi d’un accompagnement psychologique grâce aux associations de patients. La situation a beaucoup progressé depuis les années 80.